近年来,随着生活方式的改变及人口老龄化加剧,痛风的发病率逐年上升,已成为全球范围内重要的公共卫生问题。每年4月20日是世界痛风日,不少公众对痛风的认知仍局限于“关节痛”这个层面,认为只要不痛了就没事了。殊不知,隐藏在“疼痛”背后的高尿酸,就像身体里一颗沉默的“定时炸弹”,可能正在悄悄损害我们的肾脏、心脏和血管。
痛风不是“关节痛”那么简单
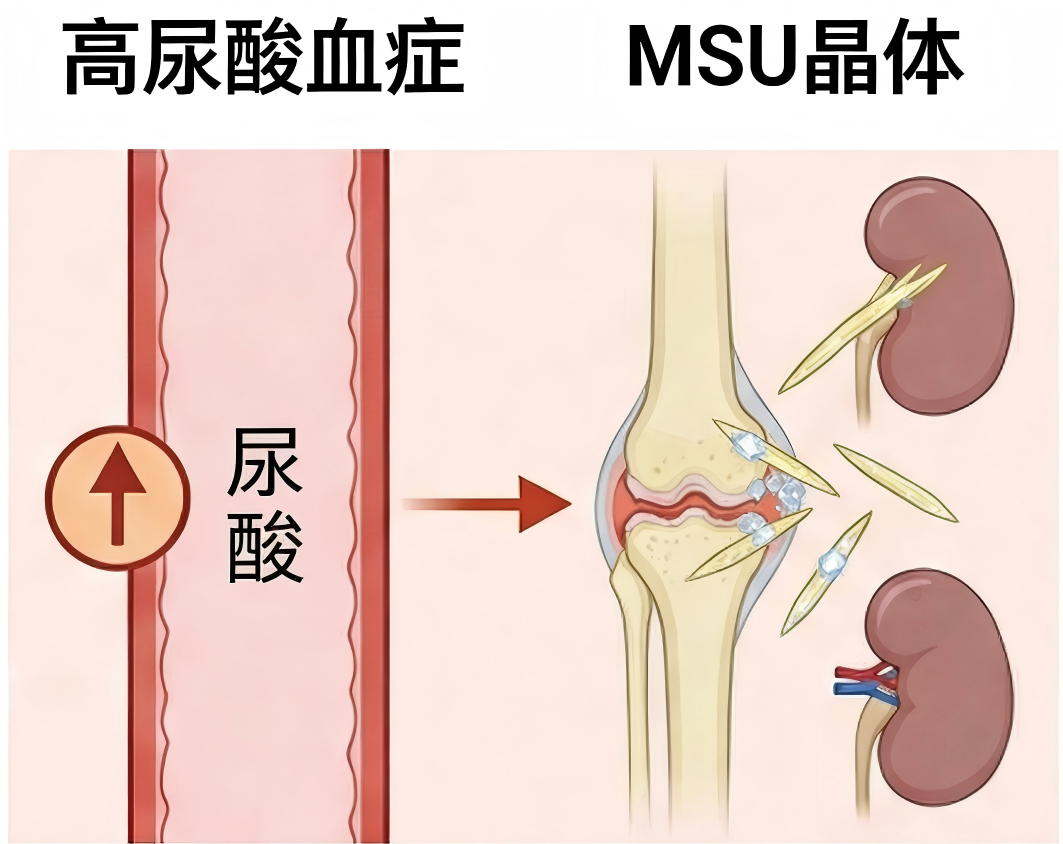
我们身体里的细胞每天都在新陈代谢,老细胞死亡、新细胞生成,细胞里的核酸(DNA/RNA)分解后,就会产生大量嘌呤。此外高嘌呤食物吃多了也会给身体带来“额外负担”。嘌呤通过肝脏的加工代谢形成尿酸,正常情况下约2/3的尿酸会通过肾脏排出体外。但当尿酸生成过多,或者肾脏排泄能力下降时,尿酸就会在体内“堆积”,析出针状的尿酸盐结晶,这些结晶就像“小刺”,损伤我们的器官。
痛风的危害,远比你想象的严重
1. 关节损伤:从“突发剧痛”到“终身残疾”
痛风急性发作时,关节会突然红肿、发热,疼痛剧烈如刀割、撕裂般,多在夜间发作,常见于大脚趾、脚踝、膝盖等部位,严重时无法行走。很多人发作时忍一忍、吃点止痛药,缓解后就不再管,但这种“治标不治本”的做法,会让痛风反复发作。长期下去,尿酸盐结晶会在关节内持续沉积,形成大小不一的黄白色赘生物——痛风石,破溃后会排出白色粉状物质,不易愈合。同时,结晶会破坏关节软骨和骨质,导致关节畸形、活动受限,最终可能造成终身残疾,严重影响生活质量。
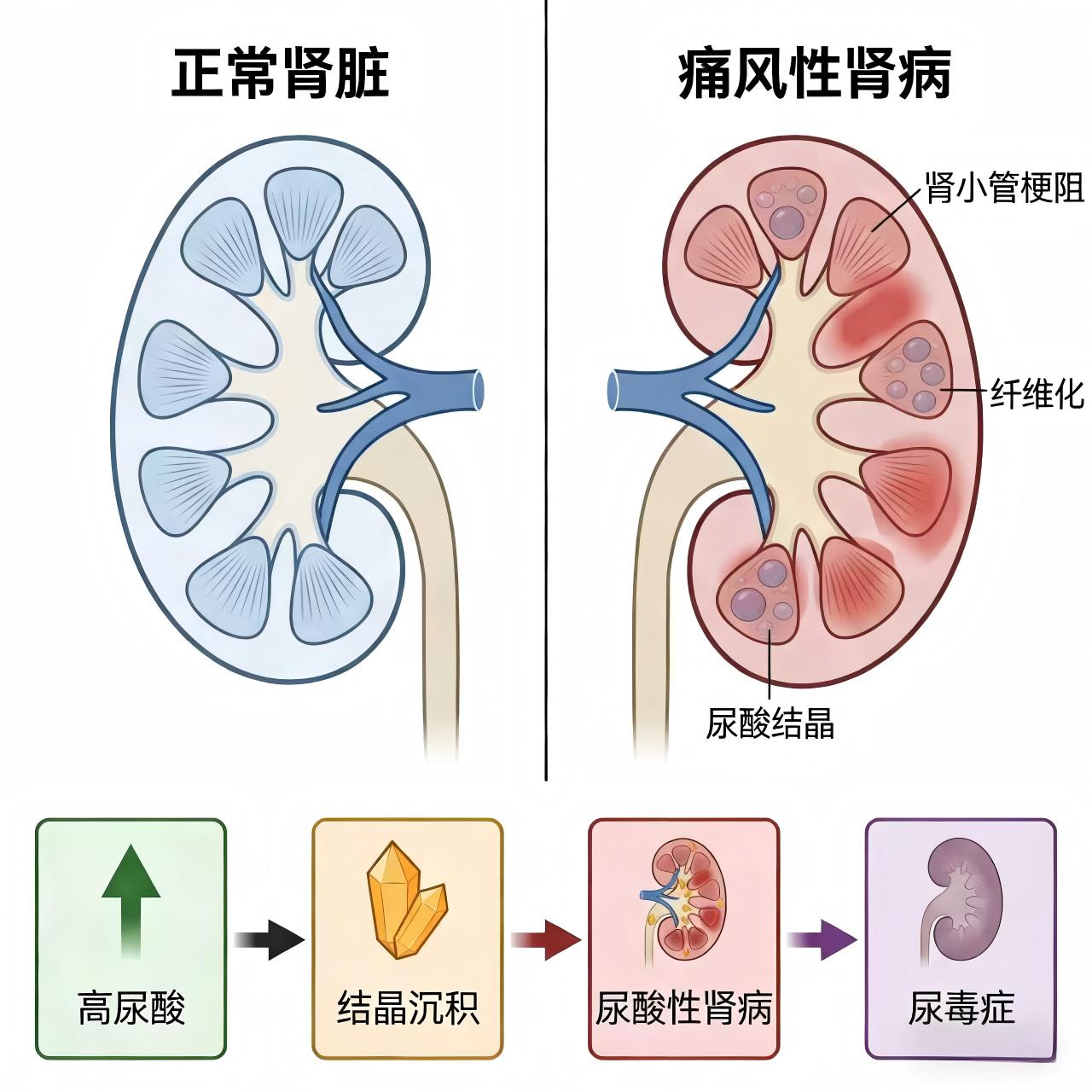
2. 肾脏损伤:沉默的“隐形杀手”,可能发展为尿毒症
肾脏是尿酸排泄的主要器官,长期高尿酸会给肾脏带来巨大负担,堪称肾脏的“隐形杀手”。尿酸盐结晶沉积在肾脏,会引发三种严重问题:一是急性尿酸性肾病,突发少尿、无尿,导致急性肾衰竭;二是慢性尿酸盐肾病,早期表现为夜尿增多,后期逐渐出现肾功能下降,最终发展为尿毒症,需要透析或肾移植;三是尿酸性尿路结石,引发肾绞痛、血尿、排尿困难,还可能继发感染。更可怕的是,肾脏损伤早期没有明显症状,等出现不适时,往往已经造成了不可逆的伤害。多项研究表明痛风患者发生肾功能不全的风险,是普通人的2~4倍。
科学应对:不仅“治标”还要“治本”
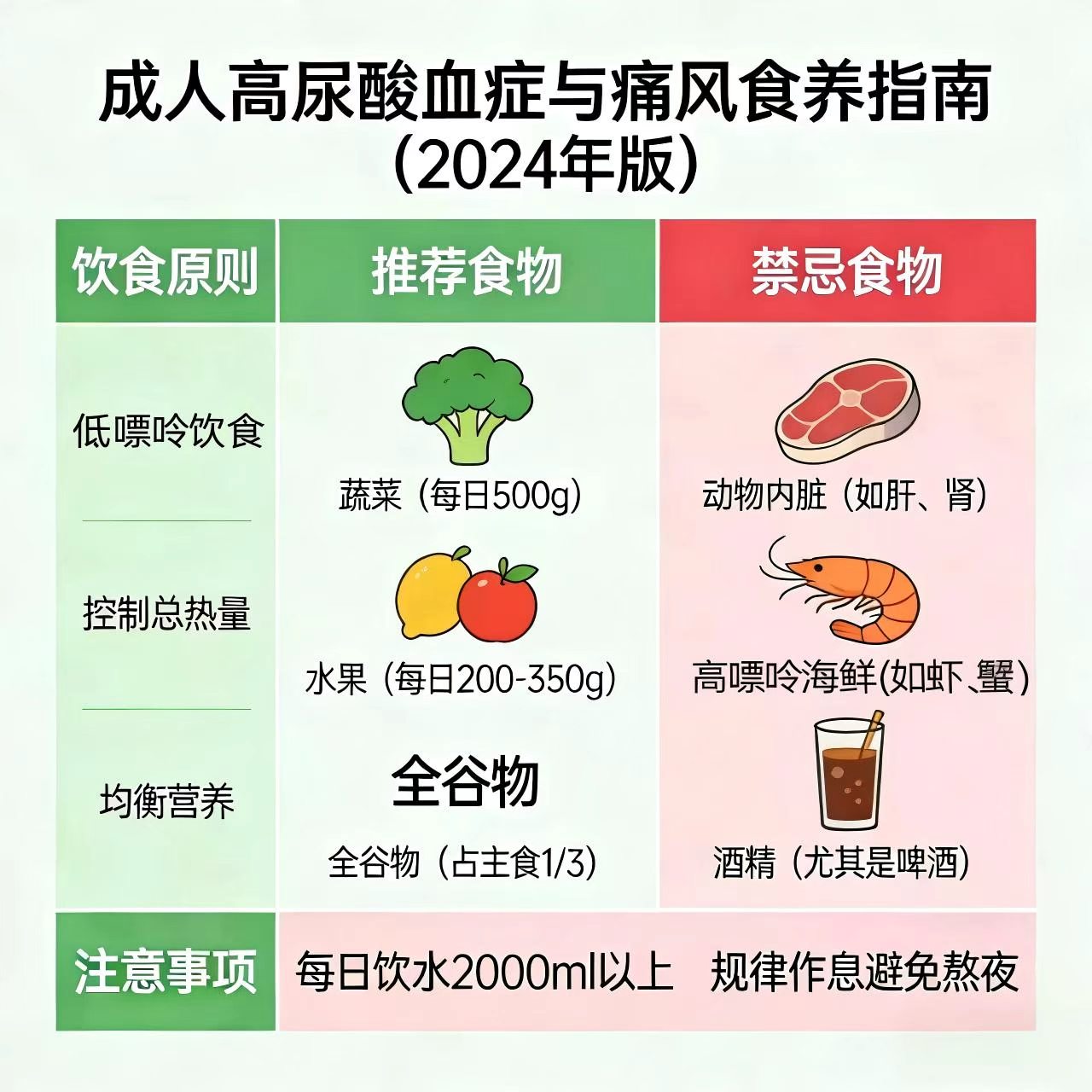
痛风诊疗需遵循“抗炎与降尿酸并重”的核心原则,目标是长期、稳定地将血尿酸控制在目标水平以下,从而溶解已经形成的尿酸盐结晶,并防止新的结晶产生。
1.生活方式干预是基石:在饮食方面,要限制高嘌呤食物的摄入,如动物内脏、浓肉汤、部分海鲜(如沙丁鱼、凤尾鱼、贝类)等。同时,要严格戒酒,尤其是啤酒和白酒,它们会显著抑制尿酸排泄并促进其生成。鼓励多喝水,每天保证2000毫升以上的饮水量(心肾功能正常者),以促进尿酸通过尿液排出。可以适量饮用低脂或脱脂牛奶,它们有助于降低尿酸水平。此外,控制体重、规律适当强度的运动(剧烈运动可能诱发痛风)也同样重要。
1.药物治疗是核心手段:急性发作时要尽快消炎止痛,常用的药物有秋水仙碱、非甾体抗炎药、糖皮质激素,但建议遵医嘱规范服用,切不可自行擅自使用。发作间歇期重点是尿酸长期达标,血尿酸<360μmol/L,有痛风石或肾病的要< 300μmol/L。常用的降尿酸药物有别嘌醇、非布司他、苯溴马隆,但别嘌醇过敏风险高,苯溴马隆不适合应用于泌尿系结石患者。难治性痛风可在医生指导下使用生物制剂如IL-1β单抗。此外,建议痛风患者每1-3个月复查血尿酸,服药期间同步监测肝肾功能、血常规;合并高血压、糖尿病、肾病等基础病者,需在多学科指导下协同治疗,实现全面管控。